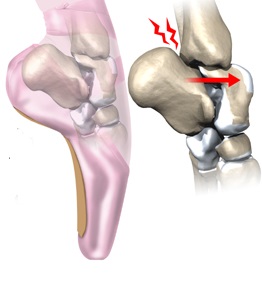
Sindromul de impingement al gleznei
- 22 iun. 2014
- Raspunsuri: 0
- Vizualizari: 4.019
Sindromul de impingement al gleznei, apare atunci cand tesuturile moi din jurul gleznei sunt afectate. Impingement-ul se intampla mai ales in cazul in care glezna este complet indoita in sus sau in jos, ceea ce duce la durere, fie in partea din fata, fie in cea din spate a gleznei. Problemele din partea frontala a articulatiei, sunt de obicei asociate cu entorse din trecut. Durerea in partea din spate a gleznei apare cel mai frecvent la persoanele care fac balet si, de obicei, este cauzata de o iritatiei in jurul proeminentei osoase posterioare a articulatiei.
Anatomie
Articulatia gleznei este formata din trei suprafete articulare: a tibiei, a peroneului si a talusului. Tibia este osul principal al gambei. Fibula este osul mic, subtire, situat de-a lungul marginii exterioare a tibiei. Articulatia gleznei este o balama care permite piciorului sa se miste in sus (dorsiflexie) si in jos (plantarflexie). Glezna este o articulatie sinoviala, ceea ce inseamna ca este inchisa intr-o capsula articulara care contine un lubrifiant, numit lichid sinovial. Ligamente puternice inconjoara si intaresc articulatia gleznei. Ligamentul care traverseaza chiar deasupra partii frontale a gleznei si conecteaza tibia la fibula, este numit ligamentul anterior inferior tibiofibular (LAIT). Ligamentul talofibular anterior (LTA) intareste marginea exterioara a gleznei. LTA porneste de la varful fibulei si se insera pe talus. Talusul se gaseste pe calcaneu. Articulatia formata intre aceste doua oase se numeste articulatie subtalara. Calcaneul se extinde inapoi sub glezna, formand un raft pe care este asezat talusul. Doua mici umflaturi osoase, numite tuberozitati, se proiecteaza din partea din spate a talusului, unul pe marginea interioara (medial) si unul pe marginea exterioara (lateral). La unele persoane tuberozitatea laterala nu este unita la talus. Piesa separata de os este numita un os trigonum. Aceasta separare a osului trigonum de talus nu este de obicei o fractura. Aproximativ 15 % din oameni au un os trigonum. Un os trigonum cauzeaza uneori probleme de impingement, in partea din spate a gleznei.
Cauze – De ce apare sindromul de impingement al gleznei?
Sportivii care au avut mai multe entorse usoare de glezna, sau o entorsa severa, sunt cei mai susceptibili de a avea impingement anterior. Acest lucru este valabil mai ales pentru sportivii care indoaie in mod repetat glezna in sus (dorsiflexie), cum ar fi jucatorii de baseball, baschet si fotbal, si dansatorii. De-a lungul timpului, iritatia de-a lungul marginii frontale a gleznei, poate duce la impingement. Iritarea marginii inferioare a ligamentulului anterior inferior tibiofibular (LAIT) si a partii din fata a ligamentului talofibular anterior (LTA), poate ingrosa aceste ligamente. Ligamentele iritate devin vulnerabile si pot fi prinse intre tibie si talus, cand piciorul este in dorsiflexie. Aceste ligamente pot incepe sa se frece pe capsula articulara a gleznei. Acest lucru poate inflama membrana sinoviala, si poate genera o boala numita sinovita. O problema similara poate aparea dupa o entorsa de glezna. Pe parcurs ce ligamentele rupte se vindeca, organismul raspunde prin formarea de prea mult tesut cicatricial de-a lungul partii din fata si partii laterale a articulatiei gleznei. Acest lucru creeaza o masa mica de tesut, numit leziune meniscoida. Dorsiflexia gleznei poate prinde tesutul in marginea articulatiei gleznei, provocand durere, si un sentiment de instabilitate a gleznei. De-a lungul timpului, sechelele de la entorsele trecute pot duce, de asemenea, la formarea de mici proeminente osoase, numite pinteni ososi. Pintenii ososi se pot forma de-a lungul partii inferioare a tibiei, sau pe suprafata superioara a talusului. Cand glezna se indoaie in dorsiflexie, pintenii ososi pot incepe sa intre in tesuturile moi de-a lungul marginii frontale a articulatiei gleznei, provocand simptome de impingement anterior. Impingementul posterior apare in partea din spate a gleznei. Acesta este cel mai frecvent la balerini care trebuie sa se ridice continuu pe degetele de la picioare, tinand piciorul in jos in flexie plantara extrema. Alti sportivi sunt rareori afectati, dar pot avea probleme in cazul in care tin in mod obisnuit picioarele in flexie plantara. Cauza obisnuita a impingementului posterior este un os trigonum (descris mai devreme). Acest fragment normal de os este o separare a tuberozitatii laterale din talus. Atunci cand un os trigonum este prezent, acesta poate cauza probleme, in special in randul dansatorilor de balet, care se ridica in mod constant pe degetele de la picioare in pozitia de dans numita Pointe. Pointe este o pozitie de flexie plantara extrema de glezna. Cand piciorul este indreptat in jos, osul trigonum poate fi prins intre marginea inferioara a tibiei si suprafata superioara a calcaneului (osul calcaiului). Acest lucru poate stresa tesuturile de deasupra si de sub osul trigonum, ceea ce duce la simptome de impingement posterior. Impingementul posterior poate aparea, de asemenea, la un dansator de balet care a avut o entorsa de glezna in trecut. Sechelele de la entorsa de glezna din trecut ar putea crea prea multa instabilitate in glezna. Cand dansatorul se ridica pe degetele de la picioare, talusul poate fi liber sa alunece usor inainte. Acest lucru permite raftului calcaneului sa intre in contact cu partea din spate a tibiei, ciupind tesuturile moi. Impingementul posterior format de la instabilitatea gleznei poate aparea, de asemenea, si la alti sportivi. Dar acest lucru este mai putin frecvent, pentru ca flexia plantara puternica este rareori necesara in alte sporturi.
Simptome
Impingementul anterior se poate simti ca o durere de glezna, care continua mult timp dupa o entorsa de glezna. Glezna poate fi instabila, ca si cum aceasta nu poate sustine activitatile de rutina. Cand exista impingementul anterior, durerea si ingrosarea tesutului sunt de obicei simtite in fata si usor in partea abtero-mediala a gleznei. Aceasta este zona ligamentului talofibular anterior (LTA). Durerea se agraveaza cand piciorul este fortat in sus in dorsiflexie. Daca ligamentele au iritat sinoviala capsulei articulare a gleznei, in aceasta zona se poate simti durere pulsatila si umflaturi de la inflamatie (sinovita). Simptomele de impingement posterior includ durere in spatele calcaiului, sau in partea din spate a gleznei. Exista, de obicei sensibilitate chiar in capatul inferior al fibulei. Durerea este, de obicei, mai rea atunci cand piciorul este indreptat in jos, in flexie aplantar. O senzatie dureroasa poate fi, de asemenea simtita cand piciorul este rasucit in afara.
Diagnostic
Diagnosticul sindromului de impingement al gleznei se face de obicei prin examinarea gleznei. Medicul va misca glezna, pentru a vedea ce miscari sau pozitii provoaca durere. Daca se suspecteaza un impingement anterior, medicul poate indoi glezna in sus, sau va va cere sa stati ghemuit pe vine. Pentru a verifica un impingement posterior, medicul poate impinge piciorul in jos, sau va va cere sa va ridicati pe degetele de la picioare. Sensibilitatea poate fi, de obicei, identificata pe tesuturile care sunt sub stres. Daca medicul considera ca stresul este determinat de osul trigonum, un anestezic local poate fi injectat in zona dureroasa. Daca va simtiti mai bine, problema este un impingement posterior din os triogonum. In cazul in care durerea nu se schimba, problema ar putea fi in tendonul care este localizat de-a lungul marginii interne a osului trigonum. Medicul va recomanda, probabil, radiografii, daca este suspectat un impingement. Radiografiile pot arata daca exista pinteni ososi pe tibie sau talus. In caz de impingement posterior, o radiografie poate arata daca osul trigonum este prezent. Vi se poate cere sa stati ghemuit pe vine sau sa va ridicati pe degetele de la picioare in timpul radiografiei. O scanare osoasa prin CT poate fi recomandata in anumite cazuri, cum ar fi atunci cand o interventie chirurgicala este luata in considerare. In general, scanarile RMN nu sunt de ajutor pentru probleme de impingement, dar ele pot fi comandate pentru a verifica alte probleme de glezna care ar putea cauza durere.
Tratament nechirurgical
Vi se va cere probabil sa odihniti glezna pentru o perioada scurta de timp, pentru a reduce tumefactia si durerea. O orteza speciala poate fi recomandata pentru a restrictiona miscarile gleznei, pana la doua saptamani. Medicamentele pentru durere si medicamentele anti-inflamatorii, cum ar fi ibuprofenul, pot fi, de asemenea, prescrise. Un pachet de gheata poate ajuta la atenuarea umflaturii, si poate incuraja o revenire mai rapida in miscarea normala de glezna. Medicul dumneavoastra va poate recomanda o injectie cu steroizi in zona dureroasa. Steroizii sunt medicamente anti-inflamatorii puternice. O injectie cu steroizi poate ajuta la ameliorarea iritarii si umflaturii in tesuturile moi care sunt afectate. Medicul dumneavoastra va poate sugera sa lucrati cu un fizio-kinetoterapeut, pentru a va ajuta sa recastigati mobilitatea gleznei.
Tratamentul chirurgical
Daca tratamentele nechirurgicale nu functioneaza, chirurgia poate fi recomandata. Tipul de chirurgie va varia in functie de locatia si cauza impingementului.
Debridarea este cea mai frecventa interventie chirurgicala pentru impingement anterior de glezna. Multi chirurgi prefera sa efectueze aceasta procedura cu un artroscop. Acesta permite chirurgului sa vada zona in care lucreaza, pe un ecran TV. Pentru a incepe, sunt facute doua incizii mici prin piele, pe fiecare parte a zonei de impingement. Chirurgul introduce artroscopul pentru a vedea care zona a tendoanelor sau a capsulei articulare, este iritata si ingrosata. Artroscopia permite medicului sa vada daca o leziune meniscoida (mentionata mai sus) este prezenta. Un shaver este folosit pentru a elimina (debrida) tesutul iritat. Chirurgul elimina, de asemenea, tesutul care formeaza o leziune meniscoida si orice zone ale capsulei articulare, care sunt inflamate. Pensete mici pot fi de asemenea utilizate pentru a inlatura tesutul iritat sau inflamat. Pintenii mici ososi de pe tibie sau talus, sunt eliminati. In cazul in care pintenii sunt mari, chirurgul poate decide daca va crea o noua incizie langa pinten. Acest lucru necesita introducerea unui instrument special, numit osteotom. Chirurgul foloseste osteotomul pentru a elimina cu atentie acesti pinteni ososi mai mari. Inainte de a incheia procedura, un fluoroscop este folosit pentru a verifica debridarea, si pentru a se asigura ca nu raman fragmente osoase. Un fluoroscop este o masina speciala cu raze X, care permite chirurgului sa vada o radiografie pe ecranul televizorului in timpul interventiei chirurgicale.
Excizia de Os Trigonum. Scopul unei excizii de os trigonum este de a atenua stresul provocat de acesta. Standardul este de a utiliza o metoda chirurgicala deschisa, care necesita o incizie pe partea postero-externa a gleznei. Un artroscop nu este utilizat in mod curent pentru o excizie a osului trigonum, deoarece exista multi nervi si vase de sange in partea din spate a gleznei, care ar putea fi afectate de catre artroscop. Aceasta operatie incepe prin plasarea pacientului cu fata in jos pe masa de operatie. Chirurgul face o mica incizie pe partea postero-laterala a gleznei. Un retractor este utilizat pentru a da la o parte cu grija tendoanele din apropiere, nervii, si vasele de sange. Chirurgul localizeaza os trigonum. Un bisturiu este de obicei suficient pentru a diseca os trigonum. Cu toate acestea, in cazul in care un pod osos leaga os trigonum la talus, chirurgul ar putea avea nevoie sa utilizeze o dalta sau un osteotom. Un fluoroscop este folosit pentru a verifica orice fragmente osoase ramase. Cand chirurgul este convins ca toate fragmentele osoase au fost eliminate, pielea este cusuta. Piciorul pacientului este plasat intr-o atela special conceputa, pentru a proteja glezna si pentru a mentine piciorul indreptat in jos.
Dupa operatie. Dupa operatia de debridare, pacientii au de obicei piciorul plasat intr-o orteza. Icarcarea pe picior este crescuta treptat, pe o perioada de una sau doua saptamani. Pacientii avanseaza in general repede in reabilitare si sunt capabili sa-si reia activitatea normala in termen de patru pana la sase saptamani. Reabilitarea dupa excizia de os trigonum este un proces mai lent. Probabil va trebui sa participati la sesiuni de terapie timp de doua-trei luni, si trebuie sa va asteptati ca recuperarea completa sa dureze pana la sase luni. Pacientii trebuie sa tina piciorul in atela, pana la doua saptamani. Carjele sunt utilizate in tot acest timp, iar cantitatea de greutate suportata pe picior este crescuta treptat. Dupa indepartarea cusaturilor si atelei de la glezna, pacientii sunt de obicei in masura sa inceapa recuperarea. Tratamentele initiale incep cu exercitii usoare de miscare pentru glezna si degetele de la picioare. Primele cateva tratamente sunt concepute pentru a ajuta la controlul durerii si umflarii de la operatie. Pot fi utilizate tratamente cu gheata si stimulare electrica. Terapeutul poate utiliza, de asemenea, masaje si alte tratamente pentru a usura spasmele musculare si durerile. Cand simptomele de dupa operatie incep sa se diminueze, veti fi invatat cum sa faceti miscari usoare de glezna pe o bicicleta stationara. Dupa trei sau patru saptamani puteti incepe sa faceti exercitii de glezna mai active. Exercitiile sunt utilizate pentru a imbunatati tonusul muscular. Scopul recuperarii este de a va ajuta sa pastrati durerea sub control, de a imbunatati mobilitatea, si pentru a maximiza puterea si controlul gleznei.
Dr. Andrei Ioan Bogdan este supraspecializat in chirurgia artroscopica si in patologia sportiva de la nivelul gleznei. A incheiat un parteneriat cu doua centre de imagistica cu vasta experienta, din Bucuresti si unul din Olanda in vederea obtinerii unor diagnostice cat mai corecte. Toate interventiile chirurgicale sunt efectuate la spitalul Medlife, iar recuperarea pacientilor in centrul de recuperare Centrokinetic. Pentru programari la consultatii, sunati la numarul 0786602299 sau 0755055216. Toate consultatiile se efectueaza la clinica Centrokinetic.