Procedura biologica de refacere intr-un singur timp – prin microfracturi, concentrat autolog de maduva osoasa si tapetarea cu membrane de colagen – a defectelor osteocondrale
- 20 feb. 2016
- Raspunsuri: 0
- Vizualizari: 1.039
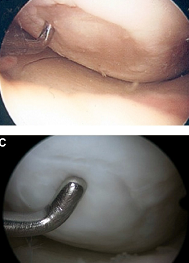
 Incidenta leziunilor cartilaginoase observate, ocazional, in timpul unei artroscopii de genunchi, conform datelor raportate in literarura, se situeaza undeva intre 57,3% si 66%. Prevalenta leziunilor cartilaginoase de-a lungul intregii grosimi a articulatiei patelo-femurale este intre 30% si 40% din totalul leziunilor, cu o incidenta de 22% spre 37,5% la nivelul rotulei si 6% spre 8% la nivelul trohleei femurale. Intr-o incercare de a micsora sau a preveni progresia acestor leziuni, s-au incercat numeroase tratamente chirurgicale, dar niciunul dintre ele nu a dobandit status-ul de „gold standard”, care sa permita reproducerea cartilajului hialin articular normal. In ultimii ani, proceduri de medicina regenerativa, care tintesc sa restabileasca biologia articulara normala au devenit foarte populare. In acest articol, prezentam un procedeu chirurgical, executat intr-un singur timp, pentru repararea defectelor cartilagionoase la nivelul intregii grosimi prin microfracturi si implantarea unei membrane de colagen imbibata in concentrat de maduva osoasa. Maduva osoasa se recolteaza din creasta iliaca si se concentreaza intr-o centrifuga specializata.
Incidenta leziunilor cartilaginoase observate, ocazional, in timpul unei artroscopii de genunchi, conform datelor raportate in literarura, se situeaza undeva intre 57,3% si 66%. Prevalenta leziunilor cartilaginoase de-a lungul intregii grosimi a articulatiei patelo-femurale este intre 30% si 40% din totalul leziunilor, cu o incidenta de 22% spre 37,5% la nivelul rotulei si 6% spre 8% la nivelul trohleei femurale. Intr-o incercare de a micsora sau a preveni progresia acestor leziuni, s-au incercat numeroase tratamente chirurgicale, dar niciunul dintre ele nu a dobandit status-ul de „gold standard”, care sa permita reproducerea cartilajului hialin articular normal. In ultimii ani, proceduri de medicina regenerativa, care tintesc sa restabileasca biologia articulara normala au devenit foarte populare. In acest articol, prezentam un procedeu chirurgical, executat intr-un singur timp, pentru repararea defectelor cartilagionoase la nivelul intregii grosimi prin microfracturi si implantarea unei membrane de colagen imbibata in concentrat de maduva osoasa. Maduva osoasa se recolteaza din creasta iliaca si se concentreaza intr-o centrifuga specializata.
Introducere
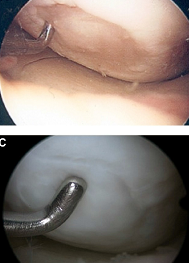
In timpul executarii unei artroscopii de genunchi, leziuni cartilagionoase de diferite grade sunt descoperite in 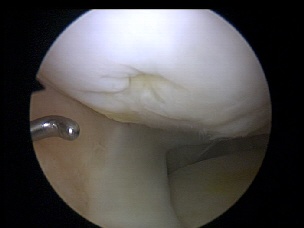 general cu o frecventa intre 57,3% si 66%. Aceste date sunt extrase din patru cercetari citate in literatura, bazate pe 58 000 artroscopii de genunchi.
general cu o frecventa intre 57,3% si 66%. Aceste date sunt extrase din patru cercetari citate in literatura, bazate pe 58 000 artroscopii de genunchi.
Incidenta „leziunilor sau defectelor de-a lungul intregii grosimi a cargilajului articular” este de 16% (9,384/58,633 cazuri). In cazul pacientilor cu varsta mai mica de 40 de ani, fara alte decoperiri patologice concomitente ale genunchiului si cu leziuni mai mici de 1,2 cm2, distributia e de 5%. In special, intre localizarile care sufera cel mai mult din aceste leziuni ale patelei (in-between the locations that suffer the most from these lesions in the patella), s-a stabilit o incidenta intre 22,5% si 37,5%. La final, atunci cand am luat in considerare sportivii, am concluzionat ca incidenta acestor defecte condrale ale genunchiului e de 37% din totalul sportivilor, aproape 59% din totalul alergatorilor si jucatorilor de baschet din NBA prezentand leziuni; in special, acestia prezentau o incidenta marita de defecte ale rotulei.
Leziunile de-a lungul intregii grosimi a cartilajului pot fi poroase, depinzand de mai multi factori: concentrarea leziunilor de-a lungul marginii unui defect unic, modificari structurale in osul subcondral si cresterea concentrarii unei citokine inflamatorii in interiorul articulatiei.
Valorile numerice antementionate arata clar ca un numar in crestere de pacienti tineri, cu varste mai mici de 65 de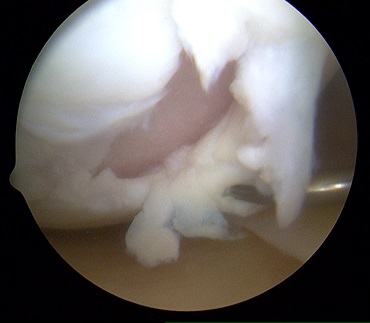 ani, se prezinta o data sau de mai multe ori la medicul ortoped cu leziuni ale cartilajului articular, intr-o stare avansata. In afara terapiilor conservatoare sau interventiilor chirurgicale bine cunoscute, si pentru a micsora durerea pacientilor si a imbunatati functia articulatiei afectate, in ultimii ani s-au introdus terapii de medicina regenerativa care devin din ce in ce mai aplicabile prin posibilitatea de a corecta modificarile biologice chiar din stadiile incipiente, nelimitandu-se doar la diminuarea simptomelor. Pacientii nu prefera doar o diminuare temporara a simptomelor, consecutiv tehnicilor chirurgicale de inlocuire a tesutului lezat, in schimb acestia necesita corectia si repararea biologiei de baza, astfel incat sa se regenereze tesutul lezat, obtinandu-se astfel atenuarea simptomelor.
ani, se prezinta o data sau de mai multe ori la medicul ortoped cu leziuni ale cartilajului articular, intr-o stare avansata. In afara terapiilor conservatoare sau interventiilor chirurgicale bine cunoscute, si pentru a micsora durerea pacientilor si a imbunatati functia articulatiei afectate, in ultimii ani s-au introdus terapii de medicina regenerativa care devin din ce in ce mai aplicabile prin posibilitatea de a corecta modificarile biologice chiar din stadiile incipiente, nelimitandu-se doar la diminuarea simptomelor. Pacientii nu prefera doar o diminuare temporara a simptomelor, consecutiv tehnicilor chirurgicale de inlocuire a tesutului lezat, in schimb acestia necesita corectia si repararea biologiei de baza, astfel incat sa se regenereze tesutul lezat, obtinandu-se astfel atenuarea simptomelor.
Domeniul de activitate se numeste “ortobiologie”, care subliniaza faptul ca acestea reprezinta solutii terapeutice cu scopul restaurarii mediului biologic si/sau compotentelor structurale care sunt lezate. Printre ele se numara concentratul de maduva osoasa (BMC = Bone Marrow Concentrate) care contine celule stem hematopoetice, celule stem mezenchimale (MSC = mesenchymal stem cells), trombocite (ce contin factori de crestere) si citokine. Proprietatile antiinflamatorii si imunomodulatorii ale celulelor stem din maduva osoasa faciliteaza regenerarea tesuturilor lezate.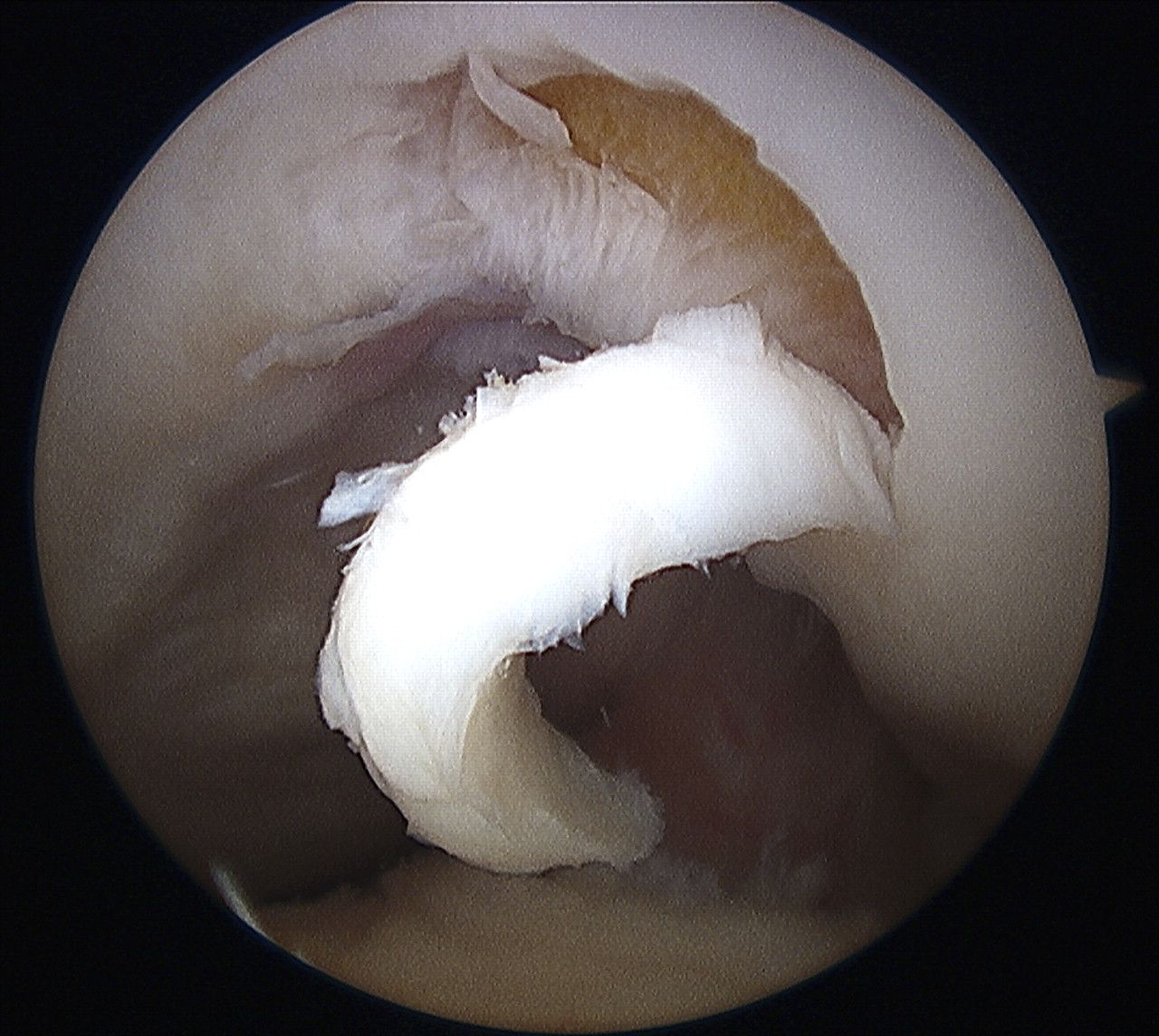
Referitor la repararea leziunilor de cartilaj de-a lungul intregii grosimi, au fost sugerate mai multe tratamente, dar niciunul nu a fost identificat ca fiind “gold standard-ul” care sa permita reproducerea tesutului articular hialin normal. Unul dintre primele tratamente este condroplastia abraziva simpla, cand defectul cartilaginos este “ras” si supus unei debridari extinse. In 1994, Brittberg si Peterson au introdus tehnica ACI (Autologous Chondrocyte Implantation): o tehnica chirurgicala in doi timpi, prima operatie constand in prelevarea unei probe de cartilaj extrasa dintr-o zona care nu este supusa incarcarii, urmata de o a doua operatie, la un interval de o luna, dupa procesarea in laborator a condrocitelor, cand se realizeaza implantarea acestora in zona cu defect cartilagilos. Aceasta tehnica a fost folosita mai mult decat tehnicile de a doua si a treia generatie, unde preferam utilizarea mai multe schele in modelul membranei astfel incat sa mentinem cresterea initiala de tesut si sa asiguram un strat pentru cultivarea celulara. O alta tehnica de tratament include transplantarea unui cilindru osteocondral, prelevat dintr-o zona care nu este supusa incarcarii, in interiorul defectului printr-o operatie executata intr-un singur timp (OATS: Osteochondral Autologous Transplantation).
In 2001, echipa lui Steadman a introdus microfracturile: in interiorul defectelor, care au grosimea de 3-4 mm, se produc microfracturi la fiecare 4-5 mm astfel incat sa stimuleze sangerarea in interiorul defectului si corectarea 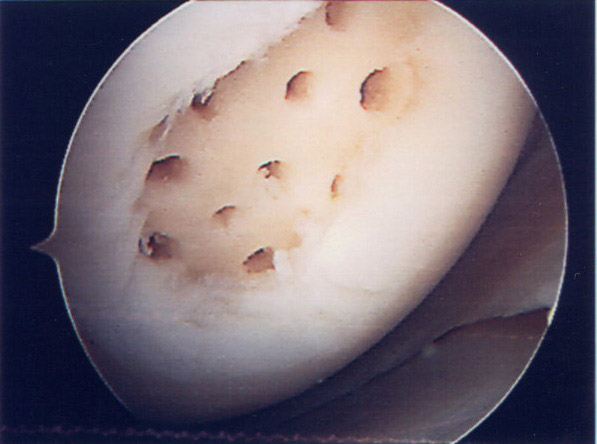 tesutului fibrocartilaginos, fara a provoca leziuni ale tesutului de suprafata. In 2004, Behrens et al au introdus tehnica numita AMIC (Autologous Matrix Induced Chondrogenesis), intr-un singur timp operator fiind combinate microfracturile cu tapitarea membranei de colagen, cu scopul de a stopa migrarea celulelor mezenchimale spre osul subcondral expus de microfracturi, protejarea de cheagurile sangvine si pastrarea celulelor stem intr-un punct fix, din moment ce acestea ajuta la procesele de diferentiere prin care se restaureaza tesutul.
tesutului fibrocartilaginos, fara a provoca leziuni ale tesutului de suprafata. In 2004, Behrens et al au introdus tehnica numita AMIC (Autologous Matrix Induced Chondrogenesis), intr-un singur timp operator fiind combinate microfracturile cu tapitarea membranei de colagen, cu scopul de a stopa migrarea celulelor mezenchimale spre osul subcondral expus de microfracturi, protejarea de cheagurile sangvine si pastrarea celulelor stem intr-un punct fix, din moment ce acestea ajuta la procesele de diferentiere prin care se restaureaza tesutul.
Desi tehnica AMIC este bine stabilita atunci cand tratam defecte de cartilaj, s-au publicat doar cateva studii in literatura. Atunci cand au cercetat procedura AMIC la 27 de pacienti, Gille et al au raportat imbunatatiri semnificative la toate rezultatele clinice, 87% dintre pacienti fiind satisfacuti de rezultatele post-chirurgicale. Cu toate acestea, rezonanta magnetica a aratat ca “umplerea” defectelor era moderata spre completa, cu semnal normal, care este, in mod tipic, hiper-intens.
In 2012, Kusano et al au raportat intr-un studiu care includea si o perioada de follow up la 28,8 luni imbunatatiri semnificative ale rezultatelor clinice, in special ale defectelor osteocondrale. Cu toate acestea, rezonanta magnetica nu a aratat restaurari complete sau omogene ale defectelor de cartilaj. In 2013, Gille et al au publicat rezultatele tehnicii AMIC si au concluzionat ca aceasta tehnica este sigura si eficienta, cu toate acestea fiind necesare cercetari pe o perioada mai lunga de timp pentru a determina daca zona supusa tratamentului isi va pastra integratitea structurala si functionala de-a lungul timpului.
Astfel s-au realizat mici modificari ale tehnicii originale. In 2011, Dhollander et al au descris detaliile tehnicii “AMIC plus”, introducand si plasma bogata in trombocite in tratarea defectelor de cartilaj ale rotulei si au ajuns la concluzia ca poate fi indicata pentru tratamentul defectelor rotuliene, contribuind la imbunatatirea rezultatelor clinice ale tuturor pacientilor, mai putin pentru cele de rezonanta magnetica, unde numarul de pacienti cu restaurari complete a fost mai limitat. Suplimentar de celulele stem hematopoietice, maduva osoasa contine si un numar semnificativ de celule stem mezenchimale si e o sursa bogata de facturi de crestere, printre care PDGF (Platelet-derived growth factor), TGF-р (Transforming growth factor-ß) and VEGF (Vascular endothelial growth factor), continuti in trombocite si in secretia celulelor stem mezenchimale.
Folosirea concentratului de maduva osoasa, in asociere cu microfracturile a aratat imbunatatiri in tratamentul leziunilor in cazul cailor, la fel si in cazul caprelor. In primul caz, cercetarea grupului de cai tratati cu microfracturi si concentrat de maduva osoasa, comparativ cu grupul tratat doar cu microfracturi, a demonstrat o regenerare de tesut semnificativ mai buna pentru primul grup. In lucrarea lui Saw, cea cu caprele, grupul de animale care a fost tratat cu injectii post-chirurgicale, consecutiv perforatiei subcondrala, cu acid hialuronic + concentrat de maduva osoasa a aratat vindecare aproape completa a defectelor osteocondrale, cu regenerarea cartilajului articular hialin.
In acest articol, prezentam tehnica repararii defectelor de-a lungul intregii grosimi a suprafetei posterioare a rotulei cu microfracturi acoperite cu membrane de colagen, imbibate in concentrat de maduva osoasa luat, prin tehnica minim invaziva, din creasca iliaca.
Procedura chirurgicala
Pacientul este supus procedurii de restaurare biologica intr-un singur timp, a suprafetei lezate prin microfracturi, concentrat de maduva osoasa si membrana de colagen astfel incat sa acopere intreaga grosime a defectului suprafetei rotulei posterioare, dupa ce s-a confirmat ca defectul poate fi tratat prin tehnici de artroscopie. Contraindicatiile acestei proceduri sunt neconformitatile in profunzime sau instabilitatea externa a articulatiilor, care trebuiesc examinate si corectatea inainte de procedura.
Primul pas al acestei proceduri include executarea unei artroscopii standard de diagnostic prin doua portale, antero-medial si medial-lateral. In timpul acestui pas verificam toate diviziunile genunchiului, incluzand aici si cavitatea de deasupra rotulei, obrazul medial si lateral, articulatia patelo-femurala, pasajul intercondilian si axul central, sectiuniile mediale si laterale, cu evaluarea speciala a starii suprafetelor cartilaginoase ale condililor femurali si a coarnelor posterioare si mediale ale meniscului.
In plus, acordam o atentie deosebita in evaluarea follow-up a rotulei, atunci cand se observa posibila prezenta a oricarei patologii a tendoanelor superioare si laterale si prezenta implicarii sinovialei, ce se poate datora fortelor de presiune marite si modificate intre suprafetele articulare femurale si rotuliene. In mod uzual, in timpul realizarii microfracturilor, la fel si atunci cand extragem maduva osoasa, nu folosim banda de compresie; cu toate acestea modificam presiunea pompei artroscopice astfel incat sa controlam sangerarea. Dupa timpul de diagnostic, in timpul caruia specificam locul, gradul si profunzimea defectului condral, vom proceda la timpul de chirurgie artroscopica pentru a trata patologiile concomitente de menisc si sinoviala.
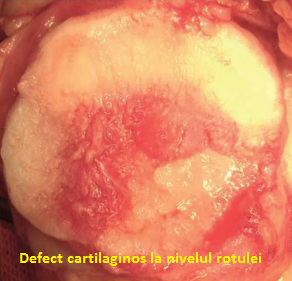 Realizam o artrotomie minima antero-mediala si antero-laterala pentru a descoperi defectul. Odata ce defectul de cartilaj a fost identificat, vom trece la debridarea defectului. In timpul acestei faze, este foarte important sa acordam atentie maxima eliminarii intregului tesut cartilaginos lezat si/sau instabil pana cand ajungem la un tesut sanatos in jurul cartilajului, in timp ce vom crea margini solide si clare. Pentru a obtine asta, folosim cu regularitatea chiurete curbe sau drepte si shavere artroscopice pentru a elimina cartilajul degenerat sau cartilajul care este doar partial conectat la margini. Eliminarea stratului de cartilaj calcificat ar trebui executata doar cu chiurete si vom acorda atentie maxima pentru a nu strapunge la placa subcondrala.
Realizam o artrotomie minima antero-mediala si antero-laterala pentru a descoperi defectul. Odata ce defectul de cartilaj a fost identificat, vom trece la debridarea defectului. In timpul acestei faze, este foarte important sa acordam atentie maxima eliminarii intregului tesut cartilaginos lezat si/sau instabil pana cand ajungem la un tesut sanatos in jurul cartilajului, in timp ce vom crea margini solide si clare. Pentru a obtine asta, folosim cu regularitatea chiurete curbe sau drepte si shavere artroscopice pentru a elimina cartilajul degenerat sau cartilajul care este doar partial conectat la margini. Eliminarea stratului de cartilaj calcificat ar trebui executata doar cu chiurete si vom acorda atentie maxima pentru a nu strapunge la placa subcondrala.
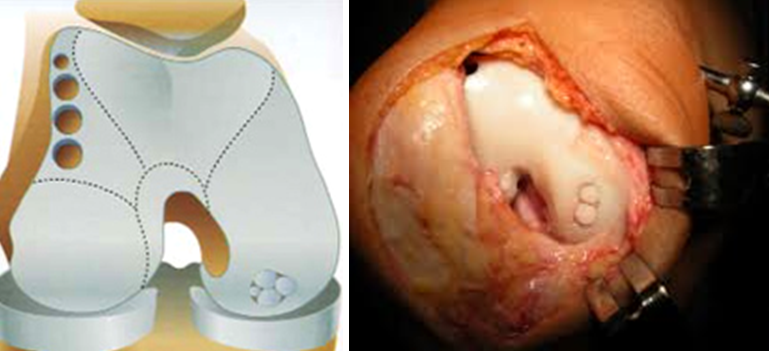
Dupa ce am debridat si am curatat leziunile cartilaginoase cu acuratete, vom masura defectul si vom creea o silueta precisa cu ajutorul unei matrite sterile din aluminiu, care va fi folosita pentru corectarea si acoperirea defectului de cartilaj de-a lungul intregii grosimi. Nu trebuie sa uitam sa identificam marginea matricei care corespunde 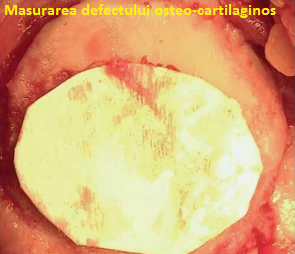 membranei ce va fi in contact cu defectul pentru a preveni obtinerea unei membrane plasate in configuratia gresita. Aceeasi matrita va fi folosita ulterior pentru pregatirea esafodului astfel incat sa se restaureze suprafata biologica. Dupa finalizarea acestui pas, vom trece la recoltarea maduvei osoase. Vom pregati un camp steril la nivelul crestei iliece. Pentru a extrage maduva osoasa, folosim o canula pentru aspiratia maduvei, un motor Bio-MAC care este dispozitiv in 5 marimi de lungime si contin de-a lungul capatului distal 8 fenestratii care fac posibila aspirarea maduvei osoase. In intrumentar este inclusa si o componenta cu piston, care atunci cand este impinsa de-a lungul canulei va crea un vid, care impreuna cu fenestratiile ajuta la aspirarea maduvei osoase. Asa cum am mai mentionat, canula si trocarul sunt introduse in creasta iliaca cu ajutorul burghiului prin niste incizii de piele foarte scurte, de cativa milimetri, reducand astfel leziunile create de penetrarea osului si utilizarea unui ciocan. Atunci cand se introduce la nivelul dorit, canula extrage aproximativ 60 cc de maduva osoasa care se heparinizeaza imediat, in momentul extragerii, acestea fiind procesate dupa o manipulare minima in scopul filtrarii, intr-o centrifuga speciala, timp de 18 minute astfel incat sa obtinem 8-10 ml de concentrat de maduva osoasa care este bogat in celule stem si factori de crestere.
membranei ce va fi in contact cu defectul pentru a preveni obtinerea unei membrane plasate in configuratia gresita. Aceeasi matrita va fi folosita ulterior pentru pregatirea esafodului astfel incat sa se restaureze suprafata biologica. Dupa finalizarea acestui pas, vom trece la recoltarea maduvei osoase. Vom pregati un camp steril la nivelul crestei iliece. Pentru a extrage maduva osoasa, folosim o canula pentru aspiratia maduvei, un motor Bio-MAC care este dispozitiv in 5 marimi de lungime si contin de-a lungul capatului distal 8 fenestratii care fac posibila aspirarea maduvei osoase. In intrumentar este inclusa si o componenta cu piston, care atunci cand este impinsa de-a lungul canulei va crea un vid, care impreuna cu fenestratiile ajuta la aspirarea maduvei osoase. Asa cum am mai mentionat, canula si trocarul sunt introduse in creasta iliaca cu ajutorul burghiului prin niste incizii de piele foarte scurte, de cativa milimetri, reducand astfel leziunile create de penetrarea osului si utilizarea unui ciocan. Atunci cand se introduce la nivelul dorit, canula extrage aproximativ 60 cc de maduva osoasa care se heparinizeaza imediat, in momentul extragerii, acestea fiind procesate dupa o manipulare minima in scopul filtrarii, intr-o centrifuga speciala, timp de 18 minute astfel incat sa obtinem 8-10 ml de concentrat de maduva osoasa care este bogat in celule stem si factori de crestere.
Dupa ce maduva osoasa a fost plasata in centrifuga si a inceput procedura de procesare, vom continua cu executarea 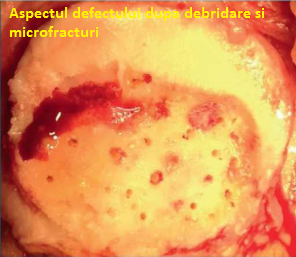 microfracturilor pana cand vom ajunge la osul subcondral. Referitor la microfracturi, vom folosi burghie de diferite unghiuri. De obicei de foloseste un burghiu la un unghi de 90 de grade. Microfracturile se realizeaza incepand cu marginea defectului, orientandu-ne concentric spre centrul defectului si mentinand o distanta de 3-4 mm intre microfracturi si cu mare grija pentru a nu le realiza prea apropiate una de cealalta. Dupa ce am ajuns la profunzimea dorita, de obicei la 2-4 mm, vom putea vedea mai multe picaturi de sange sau grasime, confirmand astfel executarea corecta a tehnicii.
microfracturilor pana cand vom ajunge la osul subcondral. Referitor la microfracturi, vom folosi burghie de diferite unghiuri. De obicei de foloseste un burghiu la un unghi de 90 de grade. Microfracturile se realizeaza incepand cu marginea defectului, orientandu-ne concentric spre centrul defectului si mentinand o distanta de 3-4 mm intre microfracturi si cu mare grija pentru a nu le realiza prea apropiate una de cealalta. Dupa ce am ajuns la profunzimea dorita, de obicei la 2-4 mm, vom putea vedea mai multe picaturi de sange sau grasime, confirmand astfel executarea corecta a tehnicii.
Dupa realizarea microfracturilor si dupa ce am verificat ca am ajuns in profunzimea defectului, vom inlatura cu grija reziduul creat prin procedura microfracturilor.
Dupa ce am finalizat microfracturile, vom taia membrana de colagen, astfel incat sa fie de aceeasi marime, exacta cu
silueta pregatita in avans. Dupa ce taiem membrana uscata, se asaza pe defect si se alinieaza astfel incat 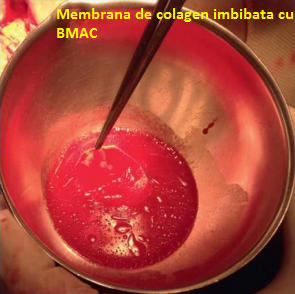 dimensiunile sa fie ideale, luand in considerare si faptul ca membrana va creste in volum in jur de 10-15%, dupa ce o vom imbiba cu concentratul de maduva osoasa. Membrana folosita are doua straturi, cu o margine densa, capabila sa mentina in pozitie fixa celulele, cealalta margine fiind poroasa. Membrana ar trebui imbibata in concentratul autolog de maduva osoasa prin turnarea concentratului pe partea poroasa. Acest pas dureaza, de regula, 5-10 minute, astfel incat membrana sa fie imbibana egal/difuz cu concentratul de maduva osoasa.
dimensiunile sa fie ideale, luand in considerare si faptul ca membrana va creste in volum in jur de 10-15%, dupa ce o vom imbiba cu concentratul de maduva osoasa. Membrana folosita are doua straturi, cu o margine densa, capabila sa mentina in pozitie fixa celulele, cealalta margine fiind poroasa. Membrana ar trebui imbibata in concentratul autolog de maduva osoasa prin turnarea concentratului pe partea poroasa. Acest pas dureaza, de regula, 5-10 minute, astfel incat membrana sa fie imbibana egal/difuz cu concentratul de maduva osoasa.
Apoi vom trece la corectarea defectului. Aceasta faza se realizeaza in mai multi pasi consecutivi: mai intai, vom injecta concentratul de maduva osoasa si adezivul de fibrina (Tissucol, Baxter) la baza defectului, lasandu-le sa se intareasca pentru mai multe minute astfel incat sa faciliteze adeziunea celulelor stem mezenchimale; apoi, deasupra vom pozitiona membrana de colagen cu partea densa inspre os; membrana este fixata suplimentar cu adezivul de fibrina astfel incat sa fim siguri ca totul este bine sigilat, dupa ce ne-am asigurat ca se potriveste perfect cu toate partile defectului. In acest fel, sangele care pleaca din maduva osoasa si care umple defectul va fi inchis de membrana de colagen de resorbtie care este imbibata cu compotente celulare de maduva osoasa (celule stem mezenchimale si celule stromale), rezultate din recoltarea si concentrarea maduvei osoase. Asteptam 2-3 minute pentru intarirea adezivului de fibrina; reducem rotula; apoi verificam stabilitatea membranei pozitionate. Dupa ce am finalizat procedura chirurgicala, vom pozitiona un bandaj compresiv.
Protocolul post-operator prevede incarcarea progresiva cu ajutorul carjelor. In ceea ce priveste restaurarea 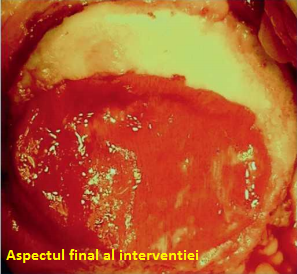 mobilitatii, aceasta se face in prima zi de post-operator. Evaluarea cu atentie a caracteristicilor de conformitate pentru fiecare pacient in parte va cuantifica necesitatea sau nu a miscarilor pasive care vor accelera procesul de vindecare articulara, in timp ce contribuie si la evitarea formarii tesutului de fibroza in interiorul articulatiilor. In timpul primelor 3 saptamani, mobilitatea articulara se mentine la 0-60 de grade. In urmatoarele 2 saptamani, se lucreaza la restaurarea progresiva a anvergurii complete a miscarilor. Exercitiile statice de intarile a muschiului cvadriceps femural incep de devreme, astfel incat sa se previna atrofierea acestuia, combinand aceste exercitii cu miscarile progresive de pelvis si glezna. Odata ce s-au restabilit tonusul si miscarile complete ale genunchiului, vom trece la reabilitarea functionala specifica fiecarei activitati sportive practicate.
mobilitatii, aceasta se face in prima zi de post-operator. Evaluarea cu atentie a caracteristicilor de conformitate pentru fiecare pacient in parte va cuantifica necesitatea sau nu a miscarilor pasive care vor accelera procesul de vindecare articulara, in timp ce contribuie si la evitarea formarii tesutului de fibroza in interiorul articulatiilor. In timpul primelor 3 saptamani, mobilitatea articulara se mentine la 0-60 de grade. In urmatoarele 2 saptamani, se lucreaza la restaurarea progresiva a anvergurii complete a miscarilor. Exercitiile statice de intarile a muschiului cvadriceps femural incep de devreme, astfel incat sa se previna atrofierea acestuia, combinand aceste exercitii cu miscarile progresive de pelvis si glezna. Odata ce s-au restabilit tonusul si miscarile complete ale genunchiului, vom trece la reabilitarea functionala specifica fiecarei activitati sportive practicate.

Unul dintre cei mai importanti parametrii in tratamentul acestei afectiuni, dupa aplicarea tratamentului chirurgical, este reprezentat de recuperarea medicala. Va sfatuim sa mergeti in cateva clinici din tara specializate in tratarea acestei afectiuni:
- CENTROKINETIC, Bucuresti, Bdul.Mircea Eliade . 18, et.3, intrare A, tel.: 0755055216, website: www.centrokinetic.ro
- PROKINETIC, Craiova, Strada Brazda lui Novac, 75, tel: 0728086666, website: www.prokinetic.ro
- REMED, Brasov, Str. Molnar Janos, nr. 14A, tel: 0268 440 171 / 0729 222 536, website: http://www.fizioterapie-kinetoterapie.ro/
Dr. Andrei Ioan Bogdan este supraspecializat in chirurgia artroscopica si in patologia sportiva de la nivelul genunchiului. A incheiat un parteneriat cu doua centre de imagistica cu vasta experienta, din Bucuresti si unul din Olanda in vederea obtinerii unor diagnostice cat mai corecte. Toate interventiile chirurgicale sunt efectuate la spitalul Medlife, iar recuperarea pacientilor in centrul de recuperare Centrokinetic. Pentru programari la consultatii, sunati la numarul 0786602299 sau 0755055216. Toate consultatiile se efectueaza la clinica Centrokinetic.