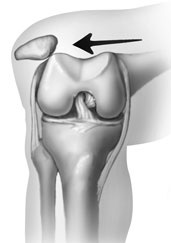
Rotula sau patela este un os scurt, turtit, circular-triunghiular care se articuleaza cu femurul si care “acopera” si protejeaza partea anterioara (frontala) a articulatiei genunchiului. Este situata in tendonul muschiului cvadriceps femural care se ataseaza pe portiunea superioara a rotulei si in capsula fibroasa, ce incadreaza articulatia genunchiului. Alti muschi ai coapsei se insera pe baza rotulei (vast intermediar), pe partea laterala (vast lateral) si pe cea mediala (vast medial). Ligameul patelar, o continuare a tendonului muschiului cvadriceps si a capsulei fibroase, leaga rotula de tibie. In mod normal, tendonul muschiului cvadriceps gliseaza intr-un sant al femurului, denumit sant femural/trohlear, in timpul mobilizarii articulatiei genunchiului. In mod obisnuit, atunci cand apare luxatia de rotula, aceasta se deplaseaza spre partea laterala a articulatiei, lasand santul femural, liber. Subluxatia apare atunci cand rotula aluneca din santul femural, pierzandu-se aliniamentul normal, insa se intoarce spo
ntan in pozitia fiziologica. Modificari ale formei rotulei sau ale santului femural, sau tensiuni anormale in structurile care inconjoara rotula pot conduce la luxatii de rotula. Rotula se poate luxa atunci cand este smulsa din santul femural ca rezultat al unei contracturi musculare puternice sau in urma unui traumatism. Majoritatea luxatiilor femurale sunt laterale, si pot fi reduse inapoi in pozitia anatomica, prin lateral release, realizata prin aplicarea unei presiuni marginii laterale a rotulei in timpul miscarii de extindere a genunchiului in flexie. Luxatia acuta a rotulei se reduce in mod obisnuit fara operatie.
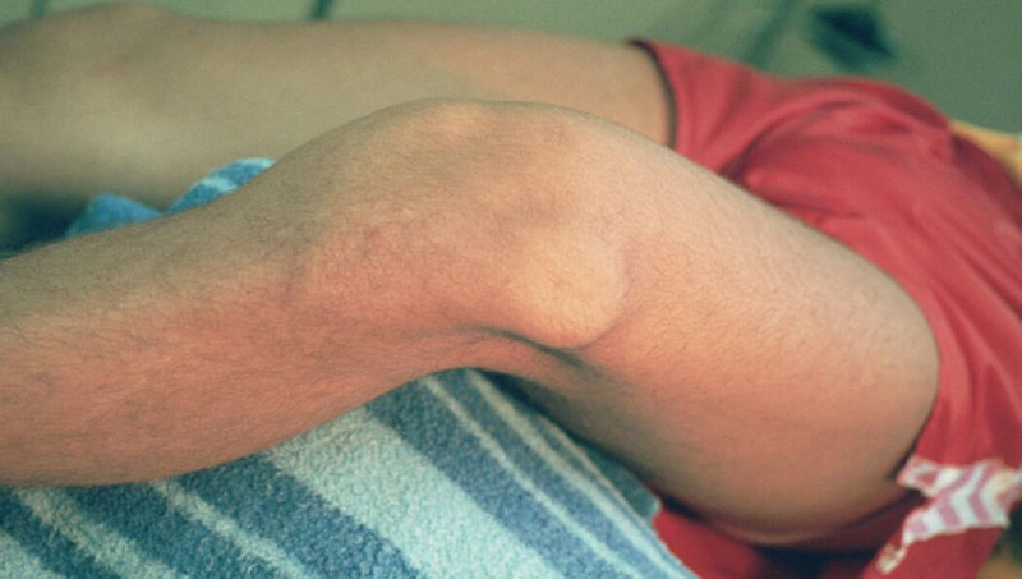
Primul episod de luxatie de rotula apare in mod frecvent in timpul adolescentei. Dupa un prim episod de luxatie, 49% dintre pacient vor suferi episoade repetate de luxatii sau subluxatii, determinand in timp laxitatea articulatiei, ce sta la originea instabilitatii recurente de genunchi.
Pacientii cu luxatii recidivante de rotula pot fi impartiti in doua grupuri: cei ce prezinta predispozitii anatomice pentru luxatii (hipermobilitate laterala, displazie a muschiului vast medial, pozitie anormala laterala a rotulei) sau un istoric de instabilitate de rotula si cei fara semne evidente care sa predispuna la luxatii. Tratamentul chirurgical al luxatiei de rotula se realizeaza, in esenta, pacientilor cu predispozitii anatomice de luxatie, avand un prognostic excelent pe termen lung, in timp ce tratamentul non-chirurgical are rezultate deosebite la pacientii cu luxatii acute de rotula sau care nu prezinta predispozitii anatomice.
Predispozitii anatomice pentru luxatie:
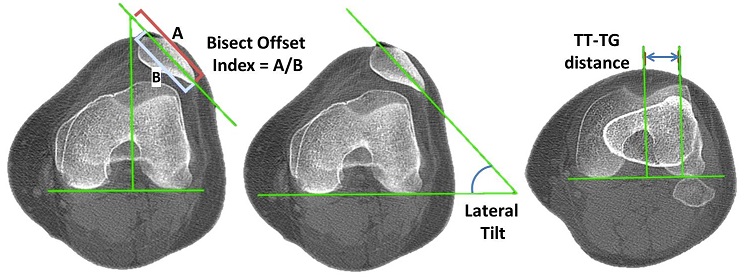
Patela alta: Reprezinta o rotula anormala din punct de vedere morfologic, aceasta constant intr-o pozitie mai 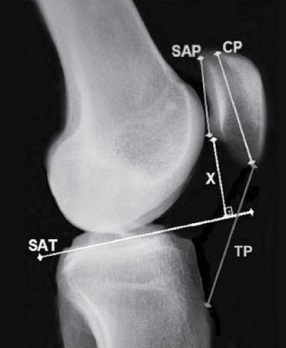 superioara a rotulei si care se asociaza cu un tendor patelar lung. In mod normal, rotula este de lungime aproximativ egala cu lungimea tendonului patelar. In patela alta, raportul lungimii tendonului pe lungimea rotulei este marit, plasand astfel rotula intr-o pozitie ridicata care intarzie angajarea rotulei pe femur pana la un unghi mai marit de flexie. Astfel, se maresc considerabil sansele unei luxatii a rotulei. Se pot folosi mai multe metode pentru a cuantifica cu adevarat instabilitatea genunchiului pe o radiografie cu incidenta laterala. O asemenea metoda este reprezentata de index-ul Insall-Salvati, patela alta fiind definita atunci cand raportul lungimii tendonului patelar pe diagonala cea mai mare a rotulei este egal sau mai mare de 1,2. Cu ajutorul acestui parametru, Escala et al au relevat o sensibilitate de 78% si o specificitate de 68% pentru instabilitatea rotuliana.
superioara a rotulei si care se asociaza cu un tendor patelar lung. In mod normal, rotula este de lungime aproximativ egala cu lungimea tendonului patelar. In patela alta, raportul lungimii tendonului pe lungimea rotulei este marit, plasand astfel rotula intr-o pozitie ridicata care intarzie angajarea rotulei pe femur pana la un unghi mai marit de flexie. Astfel, se maresc considerabil sansele unei luxatii a rotulei. Se pot folosi mai multe metode pentru a cuantifica cu adevarat instabilitatea genunchiului pe o radiografie cu incidenta laterala. O asemenea metoda este reprezentata de index-ul Insall-Salvati, patela alta fiind definita atunci cand raportul lungimii tendonului patelar pe diagonala cea mai mare a rotulei este egal sau mai mare de 1,2. Cu ajutorul acestui parametru, Escala et al au relevat o sensibilitate de 78% si o specificitate de 68% pentru instabilitatea rotuliana.
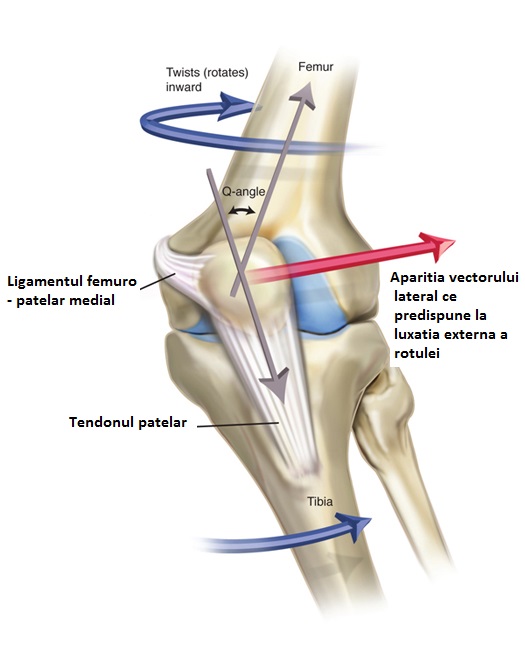
Genu valgum: in aceasta situatie trebuie masurat unghiul Q, intre axul mecanic al coapsei si axul tendonului rotulian. Genu valgul genereaza cresterea unghiului Q, ceea ce determina o predispozitie pentru luxatia recidivanta de rotula.
Genu recurvatum
Torsiune externa a tibiei (rotatia crescuta externa a tibiei)
Insertie laterala a ligamentului patelar pe tibie, fiind contorizata prin masurarea distantei dintre tuberculul tibial (TT) si trohlear groove sau caviatatea trohleara (TG).
Contractura retinaculului rotulian lateral
Relaxarea retinaculului rotulian medial
Hipoplazia sau displazia patelei
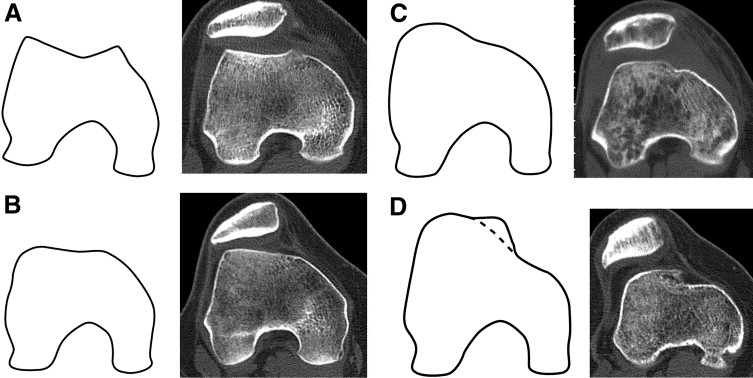
Hipoplazia sau aplatizarea santului femural: reprezinta o cauza frecventa de luxatie recidivanta rotuliana. Din pacate aceasta deformare congenitala este foarte greu de corectat, si necesita o interventie chirurgicala laborioasa.
Atrofia muschiului vast medial
Laxitate articulara generalizata
Mecanisme de luxatie
In mod tipic, luxatia de rotula se produce prin doua mecanisme:
1.Contractia puternica a muschiului cvadriceps, coroborata cu flexia brusca si rotatia externa a tibiei pe femur. Aceasta este cel mai frecvent motiv care sta la baza luxatiei rotulei.
2.Traumatism direct pe rotula, cu genunchiul in flexie, insa aceasta metoda nu se produce in mod frecvent.
Diagnostic
Anamneza: Un istoric exhaustiv ale simptomelor pacientului si mecanismul de luxatie (daca exista) sunt importante. Pacientul va descrie, in mod obisnuit, un eveniment traumatic la originea primei luxatii. Acestia acuza dureri acute la nivelul genunchiului, acompaniate de edemul si redoarea articulatiei. Flexia genunchiului se va realiza cu dificultate. Pacientul cu dislocatii recidivante se prezinta cu membrul inferior usor indoit si cu o umflatura semnificativa pe marginea laterala a genunchiului. Genunchiul nu poate executa miscarile de extensie sau flexie pana cand nu se realizeaza reducerea rotulei.
Examen clinic: Examenul clinic incepe cu inspectia genunchiului. Daca rotula nu s-a redus in mod spontan, se observa o diformitate la nivelul marginii laterale a genunchiului. Daca luxatia de rotula s-a redus spontan sau a fost redusa de catre medic, se remarca tumefiere de ambele parti ale rotulei (mediala si laterala). Palparea usoara va releva hipermobilitatea rotulei. Pacientul poate prezenta un test de aprehensiune pozitiv (testul Fairband), in care individul prezinta semne de aprehensiune atunci cand rotula este impinsa usor catre lateral; aceasta manevra nu deranjeaza pacientul cu patela in pozitie anatomica. Un test de aprehensiune pozitiv daca luxatia este recidivanta si este deja redusa.
observa o diformitate la nivelul marginii laterale a genunchiului. Daca luxatia de rotula s-a redus spontan sau a fost redusa de catre medic, se remarca tumefiere de ambele parti ale rotulei (mediala si laterala). Palparea usoara va releva hipermobilitatea rotulei. Pacientul poate prezenta un test de aprehensiune pozitiv (testul Fairband), in care individul prezinta semne de aprehensiune atunci cand rotula este impinsa usor catre lateral; aceasta manevra nu deranjeaza pacientul cu patela in pozitie anatomica. Un test de aprehensiune pozitiv daca luxatia este recidivanta si este deja redusa.
Examinari imagistice: Radiografii de genunchi, unde sunt incluse si incidentele speficice rotulei, sunt de obicei, suficiente, pentru a evalua pozitia rotulei si a exclude alte diagnostice diferentiale. In unele cazuri speciale, sunt necesare examinari CT si RMN pentru a cuantifica starea tesuturilor moi patelo-femurale. RMN este singura modalitate prin care se pot observa leziuni ale cartilajului articular, provocate de luxatii sau subluxatii sau hemartroza ce apare imediat dupa episodul de luxatiei.
Tratament
Tratamentul luxatiei recidivante de rotula este eminamente chirurgical si se poate realiza folosing mai multe tehnici chirurgicale.
Reconstructia MPFL
Complexul medial patelo-femural, care consta in ligamentele patelofemural medial si patelotibial medial, reprezinta principalul stabilizator pasiv al articulatiei patelofemurale. De vreme ce s-a demonstrat ca ruptura ligamentului patelofemural medial (MPFL) reprezinta principala consecinta a luxatiei de rotula si studii biomecanice au demonstrat ca MPFL reprezinta principalul ligament care se opune in mod pasiv instabilitatii patelofemurale si luxatiei laterale de rotula, reconstructia MPFL a devenit principala tehnica de reconstituire a stabilitatii patelo-femurale. In consecinta, numeroase tehnici chirurgiale pentru reconstructia complexului medial patelofemural au fost descrise, fiecare avand rezultate clinice promitatoare. Cu toate acestea,de vreme ce se cunoaste ca o reconstructie non-anatomica a MPFL poate conduce la incarcari patelo-femurale non-fiziologice, scopul interventiei chirurgicale trebuie sa fie reprezentat de reconstructia anatomica. Au fost efectuate multe studii pentru a evalua insertia femurala a MPFL. Pe baza acestor rezultate anatomice, biomecanice si radiologice, astazi exista posibilitatea evitatii complicatiilor presiunii patelo-femurale ridicate care se asociaza cu fixarea non-anatomica a grefei (prea anterior/proximal).
Tehnica de reconstructie printr-un fascicul anatomic dublu al MPFL, replica forma nativa a ligamentului si furnizeaza cea mai buna stabilitate posibila, atat in flexie, cat si in extensie. De asemenea, tehnica fasciculului anatomic dublu, limiteaza cu succes miscarile de rotatie excesiva generate de instabilitatea articulatiei. Totodata, executata corect, tehnica chirurgicala prezinta beneficiul unui protocol de recuperare mai agresiv si mult mai rapida la activitate.
Un factor determinant al succesului reconstructiei MPFL il constituie fixatia corespunzatoare a grefei in femur, tehnica noastra incorporand folosirea unui template femural pentru a asigura plasarea corespunzatoare a grefei in femur. Aceasta pozitie asigura un punct de fixare static care egalizeaza tensiunea de-a lungul grefei, atat in flexie, cat si in extensie, minimizand astfel stresul asupra articulatiei patelo-femurale.
Morfopatologia instabilitatii patelo-femurale
Morfopatologia instabilitatii patelo-femurale este dependenta de diferiti factori statici si pasivi, precum aliniamentul membrului inferior, displazia trohleei si functionalitatea MPFL. Rotuta este, in principal, stabilizata de complexul medial patelo-femural, din extensia completa si pana la flexia de aproximativ 20 de grade, si nu are nicio ghidare osoasa, fortand astfel complexul medial patelo-femural sa suporte sarcina de retinere impotriva vectorului lateralizant al muschiului cvadriceps.
La flexia de 20 de grade, rotula se angreneaza in santul trohlear, acolo unde fateta trohleara laterala asigura stabilizarea statica impotriva lateralizarii rotulei. Troheea asigura stabilitate pana la o flexie de 60-70%, atunci cand rotula incepe sa se angajeze in sant. In cazul unei displazii de trohlee, rotula nu poate fi ghidata corespunzator, provocand astfel mult mai usor luxatia rotulei.
Foarte rar, exista cazuri in care patela nu se angajeaza in sant la flexia mai mare de 70 de grade, rezultand astfel instabilitatea rotulei. Aceste cazuri se produc in cazul unei deformitati de valgus sau unei rotatii interne a 1/3 distale a femurului, cand santul trohlear este pozitionat medial si rotula nu se mai poate angaja in sant. In aceste cazuri, se observa foarte frecvent luxatii recidivante de rotula, aceasta deplasandu-se pe condilul lateral in timpul anvergurii complete a miscarii. In aceste cazuri, ar trebui considerata o repozitionare corecta.
Indicatiile reconstructiei MPFL
Din moment ce majoritatea cazurilor de instabilitate patelara se produc in extensia sau flexia usoara a genunchiului, cu o usoara displazie trohleara subiacenta, se recomanda reconstructia MPFL.
MPFL este rupt in aproape toate cazurile consecutiv unei luxatii rotuliene acuta si este foarta slabit/lax in cazuril unei displazii trohleare congenitale, din moment ce rotula stabileste un traseu impropriu precoce, inca din copilarie. Stresul si tensiunea aditionala care se resfrang asupra tesutului moale medial datorita acestui traseu impropriu pot conduce la un ligament nedezvoltat corespunzator sau ineficient, rezultand astfel instabilitatea genunchiului. De asemenea, in cazurile cu instabilitate patelo-femurala la flexii mai ridicate, reconstructia ligamentului trebuie considerata o procedura concomitenta pentru a asigura stabilitatea genunchiului in extensie.
Selectarea grefei
Se foloseste o autogrefa de muschi gracilis, din moment ce s-a demonstrat ca marimea si forta acesteia este suficienta pentru reconstructia MPFL (diametrul aproximativ este de 4 mm). Lungimea minima a grefei trebuie sa fie de 18 cm, cu ambele capete suturate in tensiune (whipstiched 10 mm). De asemenea, grefa trebuie ingustata la ambele capele pentru a facilita o insertie mai facila a grefei in rotula.
Se palpeaza marginea mediala a rotulei si se face o incizie de 2 cm din coltul supero-medial, ce se intinde spre centrul marginii mediale a rotulei. Se diseca pentru a se expune marginea mediala a rotulei. Cu ajutorul ghidului fluoroscopic, intr-un punct situat la 3 mm distal de coltul proximo-medial al rotulei, se gaureste cu o brosa ghid de 2,4 mm intr-o maniera transversala de-a lungul patelei un canal cu o adancime de minimum 25 mm. O a doua brosa, tot de 2,4 mm, se pozitioneaza paralel cu primul canal, la o distanta de 15-20 mm. Se alezeaza cu un alezor canulat de 4,5 mm, la o profunzime de 25 mm. (nota: se retrag ambele brose atunci cand alezarea este completa)
Se plaseaza un capat al grefei prin gaura/capsa ancorei SwiveLock si se impinge grefa/ancora in canalul proximal, pana cand capsa se situeaza in pozitia adecvata. Se mentine tensiune pe firele de sutura si se insurubeaza ancora SwiveLock in patela. Se repeta procedura si cu celalalt capat al grefei.
Pregatirea insertiei femurale
Pozitionarea corecta a insertiei femurale a MPFL este deosebit de importanta pentru a asigura si mentine o biomecanica corespunzatoare articulatiei patelo-femurale de-a lungul anvergurii complete a miscarilor acesteia. Cu ajutorul unui template MPFL se stabileste pozitia adecvata a brosei. Punctul de insertie (entry point) se afla la aproximativ 1 mm anterior de linia de extensie a cortexului posterior, la 2,5 mm distal de marginea articulara posterioara a condilului femural medial, si proximal de nivelul punctului posterior al liniei lui Blumensaat. Template-ul se pozitioneaa pe aria epicondilului medial al femurului, unde cu ajutorul brosei ghid se realizeaza o canal de 2,4 mm, de-a lungul femurului si prin epicondilul lateral. Din moment ce diametrul grefei de m gracillis are un diametru de aproximativ 4-5 mm, se alezeaza cu un alezor de 6 mm.
Pregatirea marginii mediale patelo-femurale
Se gauseste corticala distala. Se mentine brosa in femur, de vreme ce aceasta se utilizeaza pentru a trece grefa prin femur. Se identifica spatiul dintre m vast medial si capsula, si se diseca spre zona de insertie femurala cu ajutorul unei foarfece, avand grija sa nu perforam capsula. O pensa curbata se insera spre marginea epicondilului medial si cu ajutorul varfului pensei se realizeaza o incizie longitudinala de 1 cm. Cu ajutorul pensei, se trece un fir FiberWire cu bucla spre zona de insertie rotuliana.
Se trece grefa prin bucla suturii si se trage de la originea rotuliana spre entry point-ul epicondilului medial. Este imperios sa se mentina o tensiune egala in ambele capele ale grefei pentru a asigura o biomecanica corespunzatoare articulatiei patelo-femurale. Se scot firele de sutura prin incizia mediala, si cu o tensiune egala pe ambele capete ale grefei, se trage de grefa spre epicondilul medial.
Traseul femural al grefei si fixarea
Se plaseaza un fir ghid Nitinol de 1.1 mm langa ghidul femural pentru a facilita insertia surubului de bio-interferenta de 6 mm x 23 mm. Se introduc firele de sutura ale grefei in capsa unei brose Kirschner si se petrec prin femurul lateral, anterior introducerii grefei in priza femurala. Folosind o pensa ca scripete, se pre-tensioneaza grefa si se insera in canal cu tensiune egala pe ambele capete ale grefei. Se fixeaza manual fateta rotuliana laterala la acelasi nivel cu condilul femural lateral, cu genunchiul in flexie de 30 de grade. In acest moment al timpului operator, este pozibila evaluarea provizorie a izometriei grefei prin mentinerea unei tensiuni adecvate a grefei si prin executarea miscarilor complete ale genunchiului. Odata ce a fost stabilita izometria propice a grefei, poate fi realizata fixarea completa. In timp ce se tensioneaza grefa, se insera surubul de 6×23 mm in femur (nota: se evalueaza traseul si laxitatea rotulei de-a lungul anvergurii miscarilor genunchiului. Daca sunt necesare unele ajustari, se scoate surubul, se stabilesc tensiunile sau pozitionarile necesare si se reinsera surubul).
Lateral release
Lateral release reprezinta cea mai simpla si cea mai frecventa interventie chirurgicala care se adreseaza instabilitatii rotuliene. Deoarece rotula este tractionala spre lateral, prin procedura de lateral release se sectioneaza capsula articulatiei genunchiului (retinaculum lateral). Ideea este de a slabi tractiunea spre lateral si de a centra mai bine rotula in santul proximal al tibiei. Mai intai, se realizeaza o artroscopie diagnostica cu ajutorul unui artroscop de 30 de grade plasat in portalul inferolateral. Tehnica Gilquist se realizeaza de rutina pentru a vizualiza compartimentele postero-mediale si postero-laterale, dupa care se realizeaza o debridare intra-articulara. Genunchiul se mobilizeaza pentru a vizualiza traseul patelo-femural.
Se plaseaza artroscopul in portalul inferomedial, si un electrocauter in portalul inferolateral. Se diseca mai intai sinoviala pentru a asigura un acces mai direct spre retinaculum, apoi acesta este taiat prin portalul infero-lateral cu ajutorul electrocauterului.
Transpozitia tuberozitara a tibiei
Unii pacienti prezinta atat o tensiune excesiva pe marginea laterala a genunchiului, cat si o mal-pozitie a insertiei 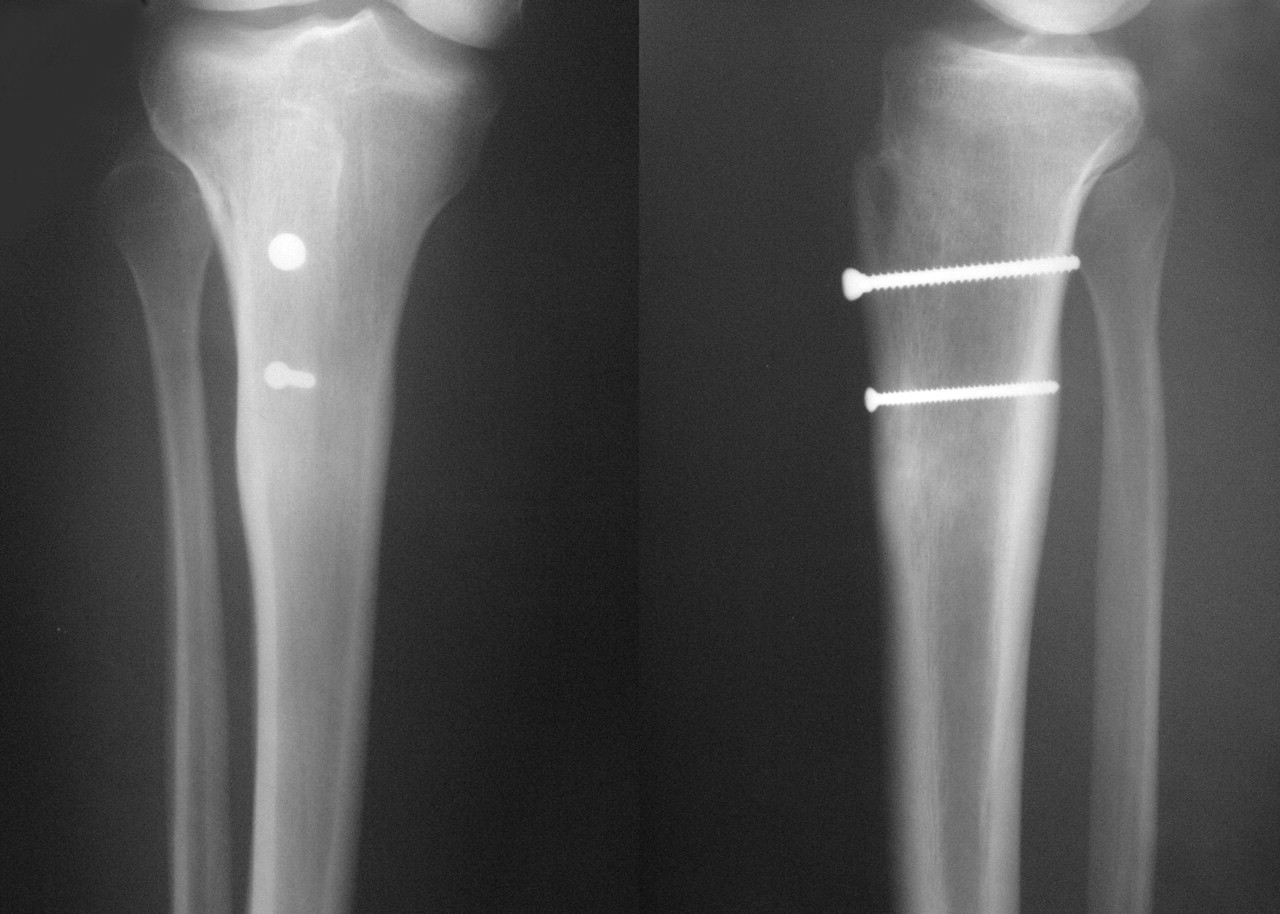 tendonului patelar pe tibie, acesta contribuind suplimentar la tractiunea spre lateral a rotulei, conducand in final la luxatia recidivanta a rotulei. Distanta dintre centrul santului de insertie si locul de insertie al tendonului ne ajuta sa decidem daca aceasta reprezinta un factor important in generarea luxatiilor recidivante. In aceste cazuri, singura modalitatate de a controla angajarea corecta a genunchiului este de a realiza transpozitia locului de insertie al ligamentului patelar. Astfel, locul de insertie al tendonului patelar se repozitioneaza mai inspre medial, fixandu-se cu 2 suruburi. Acestea mentin tuberozitatea in pozitia ideala in timpul vindecarii si grabesc recuperarea si reintoarcerea la activitate.
tendonului patelar pe tibie, acesta contribuind suplimentar la tractiunea spre lateral a rotulei, conducand in final la luxatia recidivanta a rotulei. Distanta dintre centrul santului de insertie si locul de insertie al tendonului ne ajuta sa decidem daca aceasta reprezinta un factor important in generarea luxatiilor recidivante. In aceste cazuri, singura modalitatate de a controla angajarea corecta a genunchiului este de a realiza transpozitia locului de insertie al ligamentului patelar. Astfel, locul de insertie al tendonului patelar se repozitioneaza mai inspre medial, fixandu-se cu 2 suruburi. Acestea mentin tuberozitatea in pozitia ideala in timpul vindecarii si grabesc recuperarea si reintoarcerea la activitate.
Medial imbrication
Medial imbrication (suprapunerea mediala) este o procedura care se efectueaza pentru a intari marginea mediala a rotulei. Practic, asa cum lateral release relaxeaza structurile care tractioneaza rotula spre lateral, la fel si medical imbrication va intari structurile de pe marginea mediala a rotulei, realizandu-se astfel un echilibru intre forte. Cea mai frecventa metoda care se utilizeaza pentru aceasta procedura se realizeaza prin reatasarea spre medial a muschiului cvadriceps.
Unul dintre cei mai importanti parametrii in tratamentul acestei afectiuni, dupa aplicarea tratamentului ortopedic sau chirurgical, este reprezentat de recuperarea medicala. Va sfatuim sa mergeti in cateva clinici din tara specializate in tratarea acestei afectiuni:
- CENTROKINETIC, Bucuresti, Bdul.Mircea Eliade . 18, et.3, intrare A, tel.: 0755055216, website: www.centrokinetic.ro
- PROKINETIC, Craiova, Strada Brazda lui Novac, 75, tel: 0728086666, website: www.prokinetic.ro
- REMED, Brasov, Str. Molnar Janos, nr. 14A, tel: 0268 440 171 / 0729 222 536, website: http://www.fizioterapie-kinetoterapie.ro/
Recuperarea post-operatorie
Recuperarea post-operatorie variaza in functie de tehnica chirurgicala folosita. Astfel, cea mai scurta perioada de recuperare este cea de dupa lateral release, iar cea mai lunga dupa transpozitia tuberozitara a tibiei. Indiferent de tehnica chirurgicala folosita, cea mai frecventa complicatie post-chirurgie este reprezentata de redoarea articulatiei genunchiului. Recuperarea fortei si a mobilitatii complete a articulatiei poate dura luni.
Desi se pot produce luxatii ale rotulei chiar si dupa chirurgie, acestea sunt foarte rare. Majoritatea pacientilor pot reveni la acelasi nivel de activitate fara riscul unei noi luxatii.
Dr. Andrei Ioan Bogdan este supraspecializat in chirurgia genunchiului, efectuand aceste interventii in cadrul spitalului Sanador. Pentru programari la consultatii va rugam sa sunati la 0786602299.